Ⅰ.はじめに
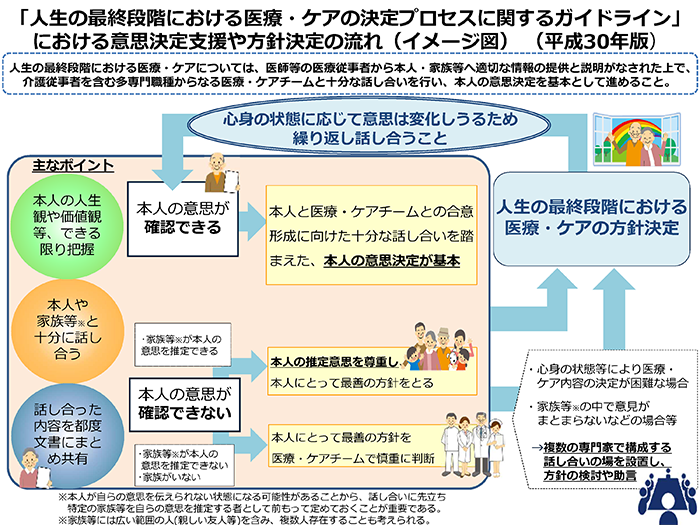
人生の最終段階においては、本人の意思が一番重要であり、その意思を尊重した医療・ケアを提供する中で、尊厳ある生き方を実現していかなければならない。近年では、本人の意思決定を支援する方策として、Advance Care Planning(ACP)の考え方が普及しつつある。
ACPは人生曲線に沿って、健康な段階から開始し、健康状態の変化時やライフイベントの折に繰り返し実施するものである。本人の意思は変化し得るものであることから、医療関係者より適切な情報提供と説明がなされた上で、本人を主体にその家族等及び医療・ケアチームが繰り返し話し合いを行い、本人の意思を共有しておくことが重要である。
東京共済病院では、患者が自らの価値観に基づき、適切な医療・ケアを選択することが出来るよう、「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」(平成30 年3月改訂厚生労働省)の考え方も踏まえ、意思決定支援に関する指針を定める。本指針の対象は、下図の第3段階とする。
ACPは人生曲線に沿って、健康な段階から開始し、健康状態の変化時やライフイベントの折に繰り返し実施するものである。本人の意思は変化し得るものであることから、医療関係者より適切な情報提供と説明がなされた上で、本人を主体にその家族等及び医療・ケアチームが繰り返し話し合いを行い、本人の意思を共有しておくことが重要である。
東京共済病院では、患者が自らの価値観に基づき、適切な医療・ケアを選択することが出来るよう、「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」(平成30 年3月改訂厚生労働省)の考え方も踏まえ、意思決定支援に関する指針を定める。本指針の対象は、下図の第3段階とする。

Ⅱ.人生の最終段階における医療・ケアの基本方針
人生の最終段階を迎える患者が、その人らしい最期を迎えられるよう、医療・ケアチームで、患者とその家族等に対して、適切な説明と話し合いを行い、患者本人の意思決定を尊重し、医療・ケアを提供することに努める。
- 医師等の医療従事者から適切な情報の提供と説明がなされ、それに基づいて医療・ケアを受ける本人が多専門職種の医療・介護従事者から構成される医療・ケアチームと十分な話し合いを行い、本人による意思決定を基本としたうえで、人生の最終段階における医療・ケアを進める。
- 本人の意思は変化しうるものであることを踏まえ、本人が自らの意思をその都度示し、伝えられるような支援が医療・ケアチームにより行われ、本人との話し合いを繰り返し行う。
- 本人が自らの意思を伝えられない状態になる可能性があることから、家族等の信頼できる者も含めて、本人との話し合いを繰り返し行う。この話し合いに先立ち、本人は特定の家族等を自らの意思を推定する者として前もって定めておく。
- 人生の最終段階における医療・ケアについて、医療・ケア行為の開始・不開始、医療・ケア内容の変更、医療・ケア行為の中止等は、医療・ケアチームによって、医学的妥当性と適切性を基に慎重に判断する。
- 医療・ケアチームにより、可能な限り疼痛やその他の不快な症状を十分に緩和し、本人・家族等の精神的・社会的な援助も含めた総合的な医療・ケアを行う。
- 生命を短縮させる意図をもつ積極的安楽死は、本指針の対象としない。
- このプロセスにおいて、話し合った内容は、その都度文書にまとめておく。
Ⅲ.用語の定義
1.人生の最終段階とは (健康長寿ネット)
「終末期」※は生物学的生命(biological life)の終わりを指す一方で、「人生の最終段階」は物語られる人生(biographical life)の最終段階を指す言葉であり、単に余命何か月という「死」に照準を合わせた「終末期」に対して、人としての生き様に照準を合わせた言葉が「人生の最終段階」である。これは単に「終末期」の暗いイメージを払拭することを目的とした変更ではなく、「人生を生き切る」ことを支える医療・ケアを重視するパラダイムシフトをめざした言葉であるといえる。
※終末期とは(全日本病院協会、2016)
以下の3つの条件を満たす場合をいう。
※終末期とは(全日本病院協会、2016)
以下の3つの条件を満たす場合をいう。
- ① 複数の医師が客観的な情報を基に、治療により病気の回復が期待できないと判断すること。
- ② 患者が意識や判断力を失った場合を除き、患者・家族・医師・看護師等の関係者が納得すること。
- ③ 患者・家族・医師・看護師等の関係者が死を予測し対応を考えること。
2.ACP(Advance Care Planning)とは
将来の変化に備え、将来の医療及びケアについて、本人を主体に、その家族等及び医療・ケアチームが繰り返し話し合いを行い、本人の意思決定を支援するプロセス。(日本医師会、2020)
病気を持った人に対するACPの開始時期は、早すぎても遅すぎても適切ではない。患者の準備状態(レディネス)に合わせて行われるが、一般に生命の危険がある病気を持ち、人生の最終段階について考えておくことが必要な時期が適切であると言われている。このような時期は、緩和ケアが必要になる時期とも重なっており、サプライズ・クエスチョン※などのスクリーニングツールを準用することができる。
病気を持った人に対するACPの開始時期は、早すぎても遅すぎても適切ではない。患者の準備状態(レディネス)に合わせて行われるが、一般に生命の危険がある病気を持ち、人生の最終段階について考えておくことが必要な時期が適切であると言われている。このような時期は、緩和ケアが必要になる時期とも重なっており、サプライズ・クエスチョン※などのスクリーニングツールを準用することができる。
※サプライズ・クエスチョン:「この患者さんが1 年以内に亡くなったら驚くか?」と医師自身が自問自答し、「驚かない」と思うのならば、緩和ケアの提供を始めたほうがよい、とするもの。プライマリ・ケアおよび急性期病院で複数の調査がなされ、サプライズ・クエスチョンの感度は60~70%、特異度が80~90%とされている。
3.POLSTについて
POLSTは、DNAR 指示という形式ではなく、CPR 以外の医療処置についての指示も含んだPOLST(Physician Orders for Life Sustaining Treatment)という形式である。
現在、広くDNAR 指示(Do Not Attempt Resuscitation Order)という言葉が用いられているが、DNAR 指示は心肺停止(Cardio Pulmonary Arrest;CPA)の際に、心肺蘇生術(Cardio Pulmonary Resuscitation;CPR)を実施しないという患者(家族)の意思に沿って、医師が出す指示(Order)である。したがって、DNAR 指示は、CPR 以外の治療方針に影響を与えてはならないが、特に「生命を脅かす疾患」に直面している患者においては、他の医療処置の内容についても、具体的に十分に考慮する必要がある。
そのため、「生命を脅かす疾患」に直面している患者においては、CPRに含まれる医療処置の内容、およびCPR以外の医療処置について、可能な限り事前に患者や家族等と対話を深め、適切に説明されることが必要である。
現在、広くDNAR 指示(Do Not Attempt Resuscitation Order)という言葉が用いられているが、DNAR 指示は心肺停止(Cardio Pulmonary Arrest;CPA)の際に、心肺蘇生術(Cardio Pulmonary Resuscitation;CPR)を実施しないという患者(家族)の意思に沿って、医師が出す指示(Order)である。したがって、DNAR 指示は、CPR 以外の治療方針に影響を与えてはならないが、特に「生命を脅かす疾患」に直面している患者においては、他の医療処置の内容についても、具体的に十分に考慮する必要がある。
そのため、「生命を脅かす疾患」に直面している患者においては、CPRに含まれる医療処置の内容、およびCPR以外の医療処置について、可能な限り事前に患者や家族等と対話を深め、適切に説明されることが必要である。
4.家族等について
本人が信頼を寄せ、人生の最終段階の本人を支える存在。法的な意味での親族関係のみを意味せず、より
広い範囲の人(親しい友人等)を含み、複数人存在することも考えられる。
Ⅳ.対応指針の対象
今後悪化が見込まれる、もしくは、回復する見込みがない、意思決定能力が低下する可能性が高い慢性疾患・悪性疾患患者
Ⅴ.人生の最終段階における意思決定支援体制
1.医療・ケアチーム(主治医、受け持ち看護師を中心としたプライマリケアチーム)
本人の意思を丁寧にくみ取り、関係者と共有する取り組みを行う。本人の意思は、時間経過や心身の状態の変化、医学的評価の変更等に応じて、大きく変化する可能性があり、本人の意思の尊重につなげるため、本人・家族等と繰り返し話し合いを行いながら、適切な医療・ケアの検討をする。
2.臨床倫理コンサルテーションチーム
医療・ケアに関わる倫理的問題について、医療・ケアチームからの相談を受け、適切な対応を助言する等の問題解決を支援する活動を行う。
3.倫理委員会
倫理的な配慮が必要な医療行為に関して、人間の尊厳、人権の尊重その他の倫理的観点及び科学的妥当 性の観点から、医療行為の適正な運用を図ることを目的とする委員会であり、病院長が必要と認めた事項に関して審議する。
Ⅵ.人生の最終段階における意思決定支援の実際
1.入院患者に対する意思決定に関する意向確認
- ✓ 全入院患者に対して、『「人生会議」普及・啓発ポスター』(厚生労働省)を提示する。
- ✓ 入院時に全入院患者に対し、『アドバンス・ケア・プランニングシート』を配布し、治療やケアに対する希望と考え方を伺う。
- ✓ 『アドバンス・ケア・プランニングシート』は、患者に関わる職種にて共有する。
2.意思決定能力の査定
1) 理解
2) 認識
3) 論理的思考
- ✓ 病気の内容(病名、病状、病期など)を述べることができるか。
- ✓ 提案された治療と代替案の内容を述べることができるか。
- ✓ それらの利益・不利益を述べることができるか。
2) 認識
- ✓ 病気や症状の存在を自覚し、治療や意思決定の必要性を自分のこととしてとらえることができるか。
(「他人に委ねること」も含め「自分が決める」と認識できているか) - ✓ 提案された治療方針が自分の健康に利益をもたらすことを理解しているか。
3) 論理的思考
- ✓ 選択肢が自分に与える利益、不利益のバランスを考慮しながら、自己査定しているか。
- ✓ 選択肢が日常生活に与える影響について検討しているか。
- ✓ 選択の内容は一貫しているか。
- ✓ 選択は患者自身の推論に基づいているか。
- ✓ 提示された選択肢の中から特定のものを選ぶことができているか、あるいは、他者に選択を依頼しているか。
- ✓ 「分からない」「選べない」も含めて自分の考えを伝えることができるか。
3.意思決定能力を高める支援
- ✓ 不足している情報や関わりを追加する。
- ✓ 部分的な誤認識については、繰り返しの説明や視覚資料等で補う。
- ✓ 本人の自発的意思の言語化を促し、本人のペースで決断できるように支援する。
4.意思決定能力の再査定
5.意思決定支援
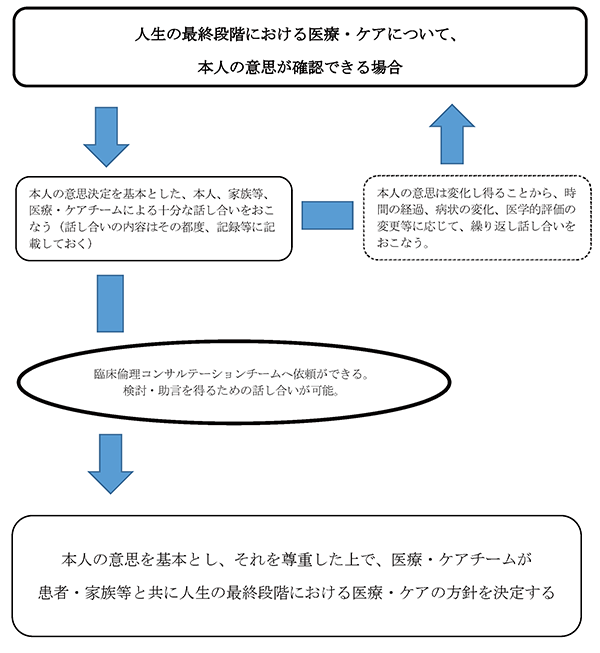
1) 本人の意思が確認できる場合 (資料1)参照
- ① 患者の病状認識を確認する。
-
② 話し合いを導入する。
患者から「自分で決められなくなった時に備えた話し合い」を行うことの同意を得る。
- ③ 代理決定者(意思推定者)の選定を行う。
- ④ 患者、代理決定者(意思推定者)、医療者で今後の見通しの共有を行う。
- ⑤ 話し合いのプロセスを三者で共有する。
- ☐ 療養や生活に関する不安
- ☐ 大切にしたいこと
- ☐ 治療の選好「して欲しいこと」「受け入れがたいこと」等
- ⑥ 話し合った内容を要約し、患者・代理決定者(意思推定者)にフィードバックする。
- ⑦ 記録に残し、関係部署と共有する。
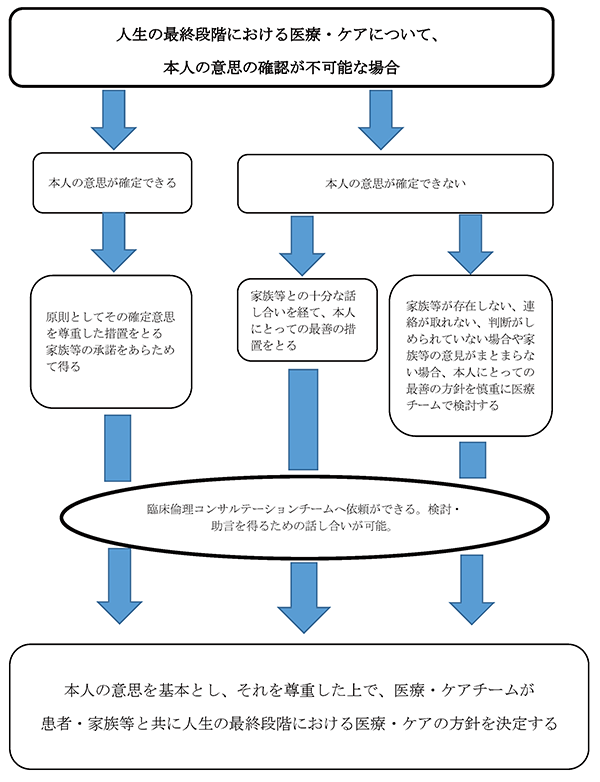
2) 本人の意思が確認できない場合 (資料2)参照
- ① 家族等が本人の意思を推定できる場合には、その意思を尊重し、本人にとって最善の方針をとることを基本とする。
・過去に患者が語った言葉や書いた文書(等)などがある場合 - ② 家族等が本人の意思を推定できない場合には、本人にとって何が最善であるかについて、本人に代わる者として家族等と十分に話し合い、本人にとっての最善の方針をとることを基本とする。時間の経過、心身の状態の変化、医学的評価の変更に応じて、このプロセスを繰り返し行う。
- ③ 家族等が居ない場合及び家族等が判断を医療・ケアチームに委ねる場合には、本人にとっての最善の方針をとることを基本とする。
- ④ このプロセスにおいて話し合った内容は、その都度、記録する。
3)治療やケアの方針決定に際し
- ①臨床倫理コンサルテーションチームに相談が可能である。
上記1)及び2)の場合において、方針の決定に際し、・医療・ケアチームの中で心身の状態等により医療・ケアの内容の決定が困難な場合
- 本人と医療・ケアチームとの話し合いの中で、妥当で適切な医療・ケアの内容についての合意が得られない場合
- 家族等の中で意見がまとまらない場合や、医療・ケアチームとの話し合いの中で、妥当で適切な医療・ケアの内容についての合意が得られない場合
Ⅶ.支援の記録
1. 診療録
主治医が患者・家族等に人生の最終段階の状態であることを説明し、以下の内容について診療録に記録する。また、説明時に同席した看護師等も同様に、診療録にその内容を記載する。
-
① 人生の最終段階であること
生の最終段階であること、家族等に説明した内容、説明を受けた者の理解・状況 -
② 患者の意思または推定意思とその根拠
患者本人の意思、代理意思決定者による推定意思、医療・ケアチームメンバー名 -
③ 今後の医療・ケアの方針
考えられる選択肢とそれらの利益・不利益、患者にとって最善の治療方針についての検討事項、検討 メンバー名
2. 臨床倫理コンサルテーションチーム依頼
医療・ケアチームの話し合いで解決がされず、臨床倫理コンサルテーションチーム・倫理委員会に相談する場合は、当該患者へ関わる職員が申請書を作成し、事務局へ申請書を提出する。
Ⅷ.教育体制
1.教育内容
- 当院における「人生の最終段階における医療・ケアの決定プロセスに関する指針」
- 人生の最終段階における医療・ケアの決定プロセスに関するガイドライン(厚生労働省)
- Advance Care Planning(ACP)について
2.教育方法
病院職員は、年1回以上研修を受講する。
Ⅸ.終わりに
本人の意思決定を尊重した医療・ケアを提供し、人生の最終段階においても尊厳ある生き方を実現するために、本人が意思を明らかにできるときから、家族等及び医療・ケアチームと繰り返し話し合いを行い、その意思を共有しておくことが重要である。
<参考文献>
- 厚生労働省:人の最終段階における医療・ケア決定プロセス関すガイドライン、 2018 .
- 全日本病院協会:終末期医療に関するガイドライン、 2016 .
- 日本医師会:人生の最終段階における療・ケア関すガイドライン、 2020 .
- 厚生労働省:身寄りのない人の入院及び医療に係る意思決定が困難な人への支援に関するガイドライン、2019.
(資料1) 意思決定支援、本人の意思が確認出来る場合
(資料2) 意思決定支援、本人の意思の確認が不可能な場合